Ревматоидный артрит

Эпидемиология.
Распространенность составляет 0,6-1,5%. Женщины болеют чаще в 2-5 раз.
Этиология.
- Экзогенные: вирусы (парвовирус В19, ретровирусы, вирус Эпштейна-Барра), бактерии (микоплазма, микобактерии, кишечные бактерии), токсины, курение.
- Эндогенные: коллаген типа II, стрессорные белки и др.
- Неспецифические: травма, аллергены и др.
- Генетические факторы: носители определенных антигенов главного комплекса гистосовместимости HLA-DR1, HLA-DR4 и др.
Патогенез.
Нарушения супрессорных механизмов приводят к изменениям толерантности Т- и В-лимфоцитов к аутоантигенам. Снижается функциональная активность регуляторных Т-клеток – CD4+ и CD25+. Развивающееся аутоиммунное воспаление более всего поражает ткани суставов и приводит к деструкции хряща и субхондральной кости с пролиферацией синовиоцитов и неоангиогенезом. Наибольшее участие в воспалении принимают такие цитокины, как ФНО-ɑ, ИЛ-6, ИЛ-1, γ-интерферон, простагландины.
Классификация.
Основные формы: преимущественно суставная; суставно-висцеральная форма - с поражением РЭС, легких, сердца, сосудов, глаз, почек, нервной системы.
Клинико-иммунологическая характеристика: серопозитивный, серонегативный РА; особые клинические формы: синдром Фелти, болезнь Стилла взрослых; вероятный ревматоидный артрит.
Течение: быстро прогрессирующий, медленно прогрессирующий РА.
Степень активности.
0-ремиссия. Скованности, гипертермии, припухлости суставов нет, СОЭ не более 12 мм/ч, С-протеин не определяется.
1-я степень активности – скованность суставов проходит через 30 минут после вставания с постели, гипертермия, экссудативные изменения незначительны, СОЭ до 20 мм/ч, С-протеин-+.
2-я степень активность – скованность суставов проходит к 12 часам, местная гипертермия и экссудативные изменения выражены умеренно, СОЭ до 40 мм/ч, С-протеин ++.
3-я степень активности – скованность выражена в течение всего дня, сочетается с местной гипертермией, экссудативными изменениями в суставах, СОЭ выше 40 мм/ч, С-протеин +++ и более.
По степени тяжести ревматоидный артрит подразделяют на:
- «Легкий» -Артралгии
- Припухлость/болезненность 3-5 суставов
- Внесуставные проявления отсутствуют
- РФ отсутствует или выявляется в низких титрах
- СОЭ и / или СРБ в пределах нормы или умеренно изменены
- Отсутствие патологических изменений при рентгенологическом исследовании
- «Умеренно тяжелый» - Артрит 6-20 суставов
- Отсутствие внесуставных проявлений (в большинстве случаев)
- РФ выявляется в высоких титрах
- СОЭ и /или СРБ стойко изменены
- При рентгенологическом исследовании остеопения, умеренное сужение межсуставных щелей, небольшие единичные эрозии
- «Тяжелый» - Артрит более 20 суставов
- Быстрое развитие нарушений функции суставов
- Стойкое значительное увеличение СОЭ и СРБ
- Анемия, связанная с хроническим воспалением
- Гипоальбуминемия
- РФ выявляется в высоких титрах
- При рентгенологическом исследовании быстрое появление новых эрозий
- Экстраартикулярные проявления присутствуют
Рентгенологические признаки
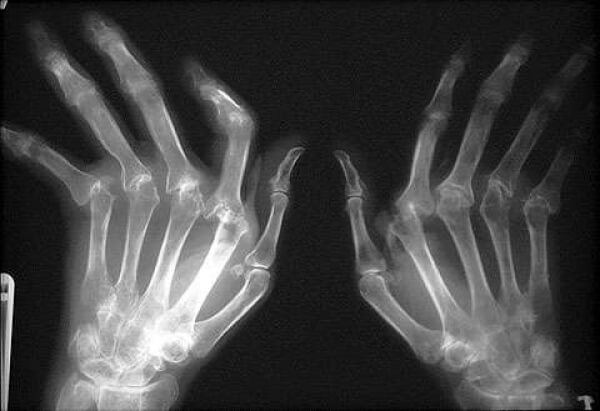
В первой стадии отмечается только околосуставной остеопороз,
Во второй - сужение суставной щели и единичные эрозии.
Третья стадия характеризуется выраженным сужением суставной щели, множественными эрозии и подвывихи.
В четвертой стадии определяется костный анкилоз, суставная щель не определяется.
Функциональная недостаточность
1-я степень - трудоспособность сохранена;
2-я степень - профессиональная трудоспособность утрачена, но сохранена возможность самообслуживания;
3-я степень – утрачена способность к самообслуживанию.
Варианты начала заболевания
Постепенное нарастание боли и скованности (в течение месяца) в мелких периферических суставах (лучезапястных, проксимальных межфа-ланговых, пястно-фаланговых, голеностопных и плюснефаланговых) – примерно в половину случаев.
Моноартрит коленных или плечевых суставов с последующим быстрым вовлечением в процесс мелких суставов кистей и стоп.
Острый моноартрит крупных суставов, напоминающий септический или микрокристал-лический артрит, который сочетается с теносиновитом, бурситом и подкожными (ревматоидными) узелками.
«Палиндромный» ревматизм, характеризующийся множественными рецидивирующими атаками острого симметричного полиартрита суставов кистей, реже коленных и локтевых суставов. Атаки длятся несколько часов или дней и заканчиваются полным выздоровлением.
Рецидивирующий бурсит и теносиновит, особенно часто в области лучезапястных суставов, проявляющийся синдромом запястного канала.
Острый полиартрит с множественным поражением мелких и крупных суставов, с выраженными болями, диффузным отеком и ограничением подвижности у лиц пожилого возраста.
Генерализованная полиартралгия или симптомокомплекс, напоминающий ревматическую полимиалгию (обычно в пожилом возрасте).
Особые формы РА
Синдром Фелти
РА в сочетании с лимфааденопатией, спленомегалией, гиперспле-низмом (лейкопения, тромбоцитопения, анемия). РА с псевдосептическим синдромом. Высокая лихорадка гектического типа с ознобами, проливными потами, гепато – и спленомегалией, лимфааденопатией, анемией, геморрагическим синдромом, кожными сыпями. Артриты с поражением запястных, плечевых, тазобедренных суставов. Висцериты: кардит, гломерулонефрит, полисерозит и др. Часто положительный LE-феномен. Выявляются ревматоидным фактор, антитела к ДНК.
Юношеский РА:
- - полиартикулярный – чаще поражаются коленные, голеностопные, лучезапястный, тазобедренные суставы, шейный отдел позвоночника, височно-челюстные, крестцово-подвздошные сочленения. Локальные нарушения роста (микрогнатия, брахидактилия и др.). Гломерулонефрит с изолированным мочевым синдромом, иногда амилоидоз. Ревматоидный фактор выявляется в 10-20% случаев;.
- - олигоартикулярный, с поражением менее четырех суставов, как правило, крупных, симметричных. Возможны висцериты, передний увеит. Лабораторные показатели меняются мало. РФ, как правило, отсутствует;
- - синдром Стилла – высокая лихорадка, пятнисто-папулезная сыпь на туловище и проксимальных отделах конечностей при повышении температуры тела, генерализованная лимфааденопатия, гепатомегалия, перикардит, гломерулонефрит, артралгии, затем полиартрит (через несколько недель или месяцев). Высокий лейкоцитоз, высокая СОЭ. Ревматоидный фактор, как правило, отсутствует.
Синдром Стилла у взрослых (16-35 лет):
- пусковой механизм – носоглоточная инфекция;
- лихорадка ремиттирующего типа, не уступающая антибиотикам, НПВП и даже малым дозам ГЛ; макуло-папулезная сыпь;
- артралгии, миалгии;
- артриты лучезапястных, запястных, предплюсневых, плечевых, тазобедренных суставов; поражение шейного отдела позвоночника;
- лимфаденопатия, спленомегалия;
- висцериты (редко);
- повышение СОЭ, острофазовых показателей; РФ, АНФ отсутствуют.
Внесуставные проявления
- Конституциональные симптомы: генерализованная слабость, недомогание, похудание, субфебрильная лихорадка.
- Сердце: перикардит, васкулит, гранулематозное поражение клапанов сердца.
- Легкие: плеврит, интерстициальное заболевание легких, облитерирующий бронхиолит, ревматоидные узелки в легких (синдром Каплана).
- Кожа: ревматоидные узелки, утолщение и гипотрофия кожи, васкулит (дигитальный артериит с развитием гангрены пальцев, сетчатое ливедо, микроинфаркты в области нотевого ложа).
- Нервная система: Компрессионная нейропатия, симметричная сенсорно-моторная нейропатия, множественный мононеврит (васкулит), цервикальный миелит.
- Глаза: Сухой кератоконъюнктивит, эписклерит, склеромаляция, периферическая язвенная кератопатия.
- Почки: Амилоидоз, васкулит, нефрит.
- Кровь: Анемия, тромбоцитоз, нейтропения.
Диагностические критерии РА. Американская ревматологическая ассоциация, 1987
- утренняя скованность не менее 1 часа
- артрит 3х или более суставов
- артрит суставов кисти
- симметричный артрит
- ревматоидные узелки
- ревматоидный фактор в сыворотке крови (титр 1/4 и выше): на ранних стадиях заболевания (до 6-ти месяцев ) определяется только в синовиальной жидкости; через 6 месяцев — в крови.
- рентгенологические изменения
Лабораторная и инструментальная диагностика
- Лейкоцитоз, тромбоцитоз
- Увеличение СОЭ, СРБ
- Гипоальбуминемия
- Увеличение уровня РФ, анти-ЦЦП антител, антинуклеарных антител (при тяжелом течении), Ig G, M, A (изменения неспецифичны)
- Определение антигена гистосовместимости HLA-DR4 (прогнозирование тяжелого течения РА с быстрым развитием эрозивных изменений в суставах)
- МРТ суставов – раннее выявление синовита, эрозий, остеонекроза
- УЗИ суставов – ранняя диагностика эрозий.
Лечение РА
- Цели терапии:
- уменьшение симптомов (недомогание боли, отек и скованность суставов);
- предотвращение деструкции, нарушений функции и деформации суставов;
- сохранение качества жизни;
- достижение клинической ремиссии;
- увеличение продолжительности жизни.
Фармакологические методы лечения
- Симптоматическая терапия.
- НПВП
- Глюкокортикостероиды
- Локальная (внутрисуставная) терапия глюкокортикостероидами.
- Базисная противовоспалительная терапия.
Нестероидные противовоспалительные средства:
- Неселективные ингибиторы циклооксигеназы (ЦОГ):
- Диклофенак 50 мг 2–3 р/сут
- Ибупрофен 0,8 г 3–4 р/сут
- Напроксен 500–750 мг 2 р/сут
- Кетопрофен 50 мг 2–3 р/сут
- Индометацин 25–50 мг 3 р/сут
- Пироксикам 10–20 мг 2 р/сут
- Селективные ингибиторы ЦОГ-2:
- Мелоксикам 7,5–15 мг/сут
- Нимесулид 0,1–0,2 г 2 р/сут
- Целекоксиб 0,1 г 2 р/сут.
Лечение глюкокортикостероидами
Низкие дозы ГК (<10 мг/сут). Терапия низкими дозами ГК подавляет прогрессирование деструкции суставов (особенно при раннем РА).
— Показаны для снижения активности РА, пока не начнут действовать базисные препараты;
— Снижение активности РА на короткий срок.
— При неэффективности НПВП и БП.
— Показаны при противопоказаниях к НПВП или при побочных эффектах на фоне лечения НПВП.
Пульс-терапия ГК. Пульс-терапия позволяет достигнуть быстрого (в течение 24 часов), но кратковременного (на 3-12 нед) подавления активности воспаления даже у больных, резистентных к предшествующей терапии. Показанием для пульс-терапии является ревматоидный васкулит.
Локальная (внутрисуставная) терапия ГК. Применяется для подавления артрита в начале болезни или обострений синовита в одном или нескольких суставах, улучшения функции суставов. Имеет вспомогательное значение. Не рекомендуется проведение повторных инъекций ГК в один и тот же сустав чаще, чем 1 раз в 3 мес.
Базисные препараты
Базисные средства являются препаратами, которые оказывают влияние на основные механизмы патогенеза РА, способны существенно повлиять на его течение и замедлить прогрессирование.
Особенности БП:
- медленное развитие лечебного действия и медленное достижение терапевтического эффекта (обычно через 2-4 месяца после начала лечения);
- выраженное подавление иммунных, лабораторных, клинических проявлений болезни);
- замедление темпов суставной деструкции;
- близкая эффективность всех базисных средств (особенно на ранней стадии заболевания), которая снижается по мере прогрессирования болезни, когда на первый план выступает индивидуальный подбор препарата и его дозы;
- все базисные средства достаточно часто вызывают побочные реакции, которые заставляют прекращать лечение и назначать другой препарат.
Базисные препараты
- Препараты золота.
- Иммунодепрессанты.
- D-пеницилламин.
- Сульфаниламидные препараты (сульфасалазин).
- 4-Аминохинолиновые соединения.
- Моноклональные антитела к цитокинам и лимфоцитарным антигенам.
- Энцефабол
- Метациклин
Базисная терапия
- Метотрексат в дозе 7,5–15 мг в неделю + фолиевая кислота 1 мг/сут . Срок наступления эффекта 1–2 мес.
- Гидроксихлорохин (200 мг 2 р/сут или 6 мг/кг/сут). Срок наступления эффекта 2–6 мес.
- Сульфасалазин. Стартовая доза 0,5 г/сут с постепенным увеличением дозы до 2–3 г/сут в 2 приёма после еды.
- Лефлуномид в дозе 10–20 мг/сут. Эффект развивается через 4–12 нед.
- Соли золота (например, натрия ауротиомалат) пробная доза 10 мг в/м, затем 25 мг в неделю, затем 50 мг в неделю. По мере достижения суммарной дозы 1000 мг постепенно переходят на поддерживающий режим 50 мг 1 раз в 2–4 нед. Эффект развивается через 3–6 мес.
- Азатиоприн применяют в дозе 50–150 мг/сут. Эффект развивается через 2–3 мес.
- Комбинированная терапия. Наиболее хорошо изучена комбинация метотрексата, сульфасалазина и гидроксихлорохина. Признаны успешными комбинации метотрексата с лефлюномидом, метотрексата с инфликсимабом.
Лечебная физкультура
Физиотерапевтические процедуры (электрофорез нестероидных противовоспалительных средств, фонофорез гидрокортизона, аппликации димексида)
Санаторно-курортное лечение в периоде ремиссии или при незначительной активности;
Лазерное облучение пораженных суставов при незначительной или умеренной активности.
Применение ортезов – приспособлений из термопластика, надеваемые на время сна и удерживающие сустав в правильном положении.
Протезирование коленных и тазобедренных суставов, хирургическое лечение деформаций кистей и стоп.
